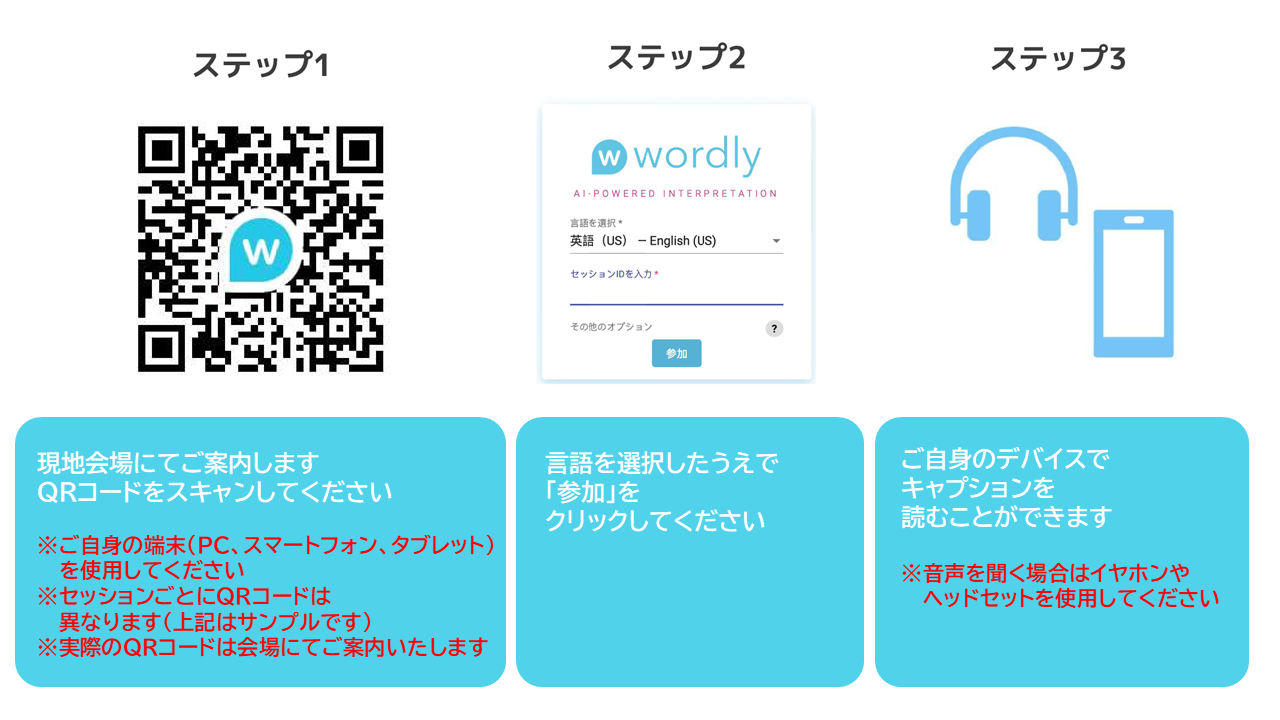
第70回日本透析医学会学術集会・総会では、「招待講演1・2」、「TSN-KSN-JSDT Joint symposium」、「シンポジウム13」、「学会・委員会企画8」にAI翻訳(Wordly)を導入いたします。
特別なアプリは不要で、QRコードの読み取りによって参加者ご自身の端末(スマートフォンやタブレットなど)で翻訳結果を閲覧でき、イヤホンをつなぐと自動音声読み上げ機能も利用できます。
これまですこしハードルの高かった英語プログラムも、ぐっと理解しやすくなります。世界の第一線で活躍する先生方が多数来日されますので、是非とも会場で直接 講演をお聞きください。
AI翻訳を導入するプログラム
| セッション種別 |
日時 |
会場 |
| 招待講演 1 |
6月27日(金)
14:30-15:30 |
第1会場
大阪国際会議場 5F 大ホール |
| 招待講演 2 |
6月27日(金)
15:30-16:30 |
第1会場
大阪国際会議場 5F 大ホール |
| シンポジウム 13 |
6月28日(土)
14:40-16:40 |
第16会場
リーガロイヤルホテル 3F ロイヤルホール |
| TSN-KSN-JSDT Joint symposium |
6月28日(土)
16:50-18:50 |
第1会場
大阪国際会議場 5F 大ホール |
| 学会・委員会企画 8 |
6月28日(土)
16:50-18:50 |
第11会場
リーガロイヤルホテル 2F 山楽の間2 |
職場での簡易診察・処置も原則NG
体調不良者への対処として、企業内で産業医が処置や薬の提供を行うと、無診療行為と見なされる恐れがあります。
面談内容の目的確認が重要
人事面談と混同されると、従業員との信頼関係を損ねるため、「就業上の助言」であることを明確にして進めましょう。
こうした誤解や混乱を防ぐため、契約時には「医療行為を行わないこと」「主治医との連携を前提とすること」を書面で明示するのが望ましいです。
医療行為と切り分けた産業医運用プログラムの例
企業が産業医を正しく活用するためには、医療行為と非医療行為の区別を前提とした体制づくりが不可欠です。以下は一例です。
1. ストレスチェック後の対応
高ストレス者を抽出し、産業医面談(就業上の助言)を実施。診断や治療は主治医と連携。
2. 復職支援プログラム
主治医の診断書+産業医の意見書に基づき、段階的な復職プロセスを整備(試験出勤→正式復帰)。
3. 定期巡視と衛生委員会
産業医が現場を把握し、環境改善の助言を継続。健康経営施策とも連動。
産業医の契約前に、これらの運用を想定したフローを社内で設計しておくことで、実効性の高い支援が可能になります。
医療行為を期待せず、職場支援に特化した活用を
産業医は医師免許を持つ存在ですが、企業内では診察や治療を行う「医者」ではありません。
医療行為はあくまで主治医に任せ、産業医は職場環境に即した健康リスクへの予防・対応を担います。
制度上も実務上も、この役割分担を明確にしたうえで連携することが、企業にとっての最大のリスク回避策となります。
導入に際しては、医療行為の範囲を明示した契約と、主治医との連携ルールを整備し、産業医を「職場における健康戦略パートナー」として位置づけましょう。
人事がその理解と連携をリードすることで、真に機能する健康管理体制が実現します。
まとめ
産業医は医師であっても、企業内で医療行為を行うことはできません。
診断や治療、投薬といった行為は医療機関で主治医が担うべきものであり、産業医はその診断情報をもとに、就業上の助言や職場環境の改善提案を行う立場です。
この線引きを誤ると、安全配慮義務違反や医師法違反といったリスクにつながる恐れがあります。一方で、正しく活用すれば、産業医は高ストレス者への対応や復職支援、長時間労働対策など、企業の健康管理体制において欠かせない存在となります。医療行為とそれ以外の業務を明確に分けたうえで、社内ルールや外部医療機関との連携体制を整備し、企業全体で「実効性のある産業医活用」を実現していくことが、健康経営の基盤構築につながります。




